Как правильно пеленать новорожденного: инструкция и советы по безопасности
История и традиции пеленания новорожденных
Пеленание младенцев — древняя практика, которая использовалась многими культурами на протяжении тысячелетий. Вот некоторые интересные факты об истории пеленания:
- Пеленание применялось еще в 4000 году до нашей эры в различных частях мира
- В Древнем Риме и Греции младенцев туго пеленали первые 4-9 месяцев жизни
- На Руси детей «свивали» длинными узкими полосами ткани — свивальниками
- В средневековой Европе пеленание было очень распространено для защиты от холода
- Коренные народы Америки пеленали младенцев на специальных досках
Такая длительная история пеленания объясняется как практическими, так и культурными причинами. Считалось, что пеленание помогает правильному формированию тела ребенка, защищает от холода и успокаивает.
Нужно ли пеленать новорожденного ребенка
Вопрос о необходимости пеленания новорожденных остается дискуссионным. Рассмотрим основные аргументы за и против пеленания:
Аргументы в пользу пеленания:
- Помогает успокоить беспокойного ребенка
- Улучшает качество и продолжительность сна
- Создает чувство защищенности, напоминающее о пребывании в утробе
- Снижает риск случайного пробуждения от рефлекса Моро
Аргументы против пеленания:
- Ограничивает двигательную активность ребенка
- Может негативно влиять на развитие тазобедренных суставов
- Повышает риск перегрева
- Может затруднять грудное вскармливание
Современные педиатры считают, что решение о пеленании должны принимать родители, учитывая индивидуальные особенности ребенка. При правильном подходе умеренное пеленание может быть полезным для некоторых детей.
Виды пеленания новорожденных
Существует несколько основных видов пеленания новорожденных:
Тугое пеленание
При тугом пеленании руки и ноги ребенка плотно прижимаются к телу. Этот способ обычно используется в роддомах. Он хорошо успокаивает, но ограничивает подвижность малыша.

Свободное пеленание
При свободном пеленании ребенок может двигать ручками и ножками внутри пеленки. Этот вид считается более физиологичным и безопасным.
Пеленание с открытыми руками
В этом случае пеленаются только ножки и туловище ребенка, а ручки остаются свободными. Такой способ подходит для дневного сна и прогулок.
Пеленание в одеяло
Вместо пеленки используется тонкое одеяло или специальный конверт. Этот способ удобен для прогулок в прохладную погоду.
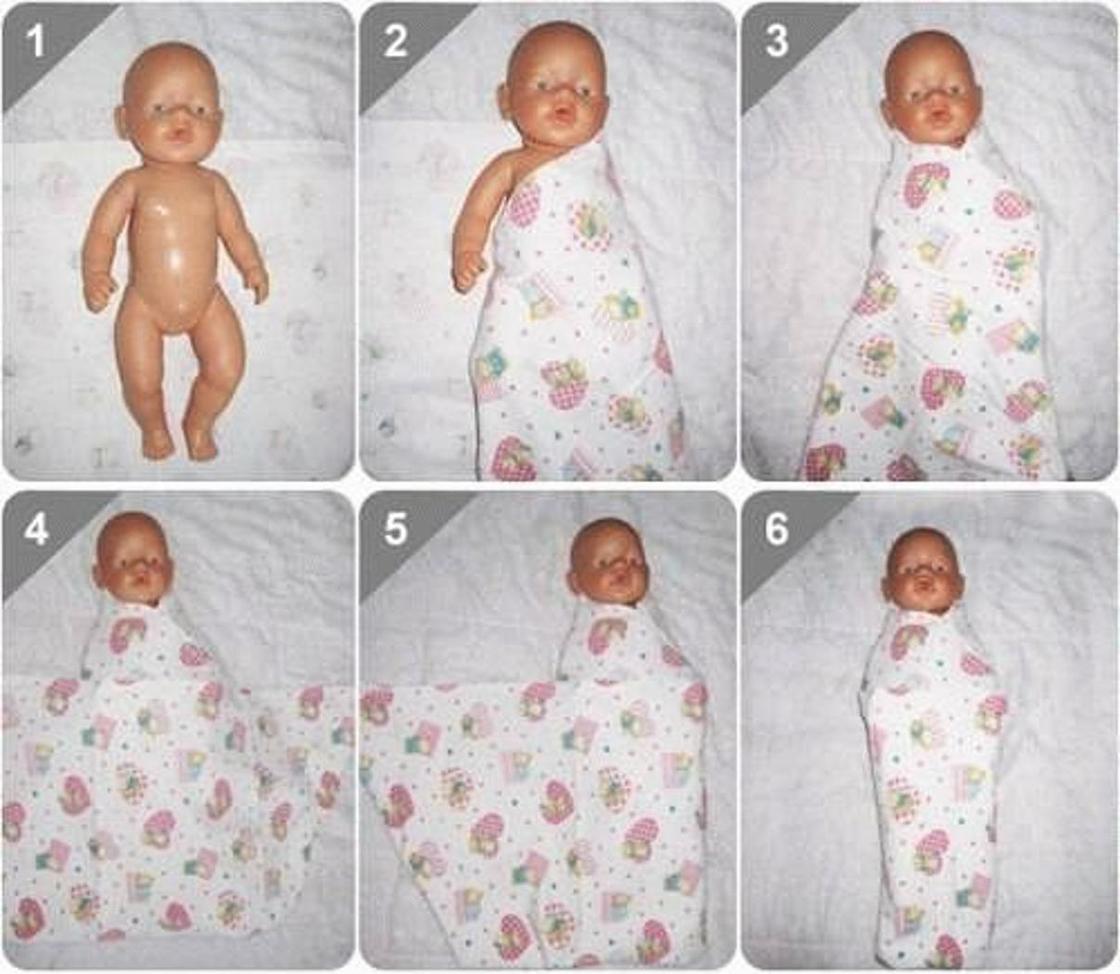
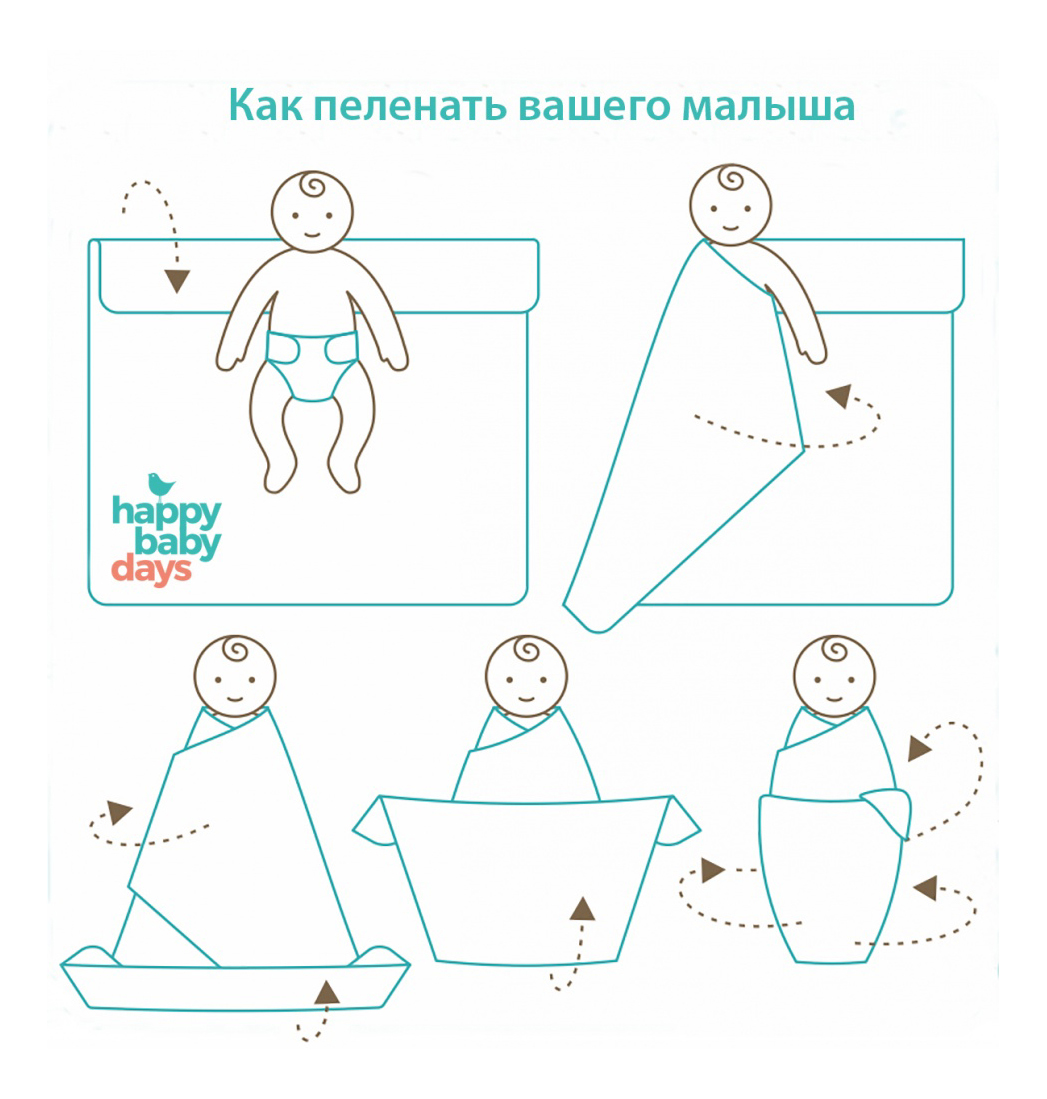
Как правильно пеленать новорожденного: пошаговая инструкция
Вот пошаговая инструкция по безопасному пеленанию новорожденного:
- Расстелите пеленку ромбом на ровной поверхности
- Загните верхний угол пеленки на 10-15 см
- Положите ребенка на спину так, чтобы плечи были на уровне загнутого края
- Заверните левый край пеленки, прижав ручку к телу
- Нижний край заверните вверх, оставив место для сгибания ножек
- Заверните правый край пеленки и заправьте его за спину
- Проверьте, чтобы пеленка не давила и не сковывала движения
Важно: не пеленайте туго, оставляйте свободное пространство для движения ног. Следите, чтобы пеленка не закрывала лицо ребенка.

Правила безопасного пеленания новорожденных
При пеленании новорожденного важно соблюдать следующие правила безопасности:
- Используйте только тонкие хлопчатобумажные пеленки
- Не пеленайте туго, оставляйте свободу движений
- Следите за температурой тела ребенка, не допускайте перегрева
- Не пеленайте выше плеч, оставляйте открытыми шею и голову
- Укладывайте запеленатого ребенка только на спину
- Не используйте дополнительные одеяла поверх пеленки
- Прекратите пеленание, когда ребенок начнет переворачиваться
Соблюдение этих правил поможет сделать пеленание безопасным и комфортным для малыша.
Когда нужно отказаться от пеленания
Большинство педиатров рекомендуют прекращать регулярное пеленание в возрасте 2-4 месяцев. Вот основные признаки того, что пора отказываться от пеленания:
- Ребенок начинает активно сопротивляться пеленанию
- Малыш пытается переворачиваться
- Ребенок научился самостоятельно высвобождаться из пеленки
- Младенец стал более активным и подвижным
- Наступило лето и есть риск перегрева
Отказ от пеленания лучше проводить постепенно, начиная с дневного сна и оставляя пеленание только на ночь. Это поможет ребенку легче адаптироваться.
Альтернативы пеленанию новорожденных
Если вы решили отказаться от пеленания или ищете альтернативные варианты, можно рассмотреть следующие способы:
- Использование специальных спальных мешков для младенцев
- Применение боди с длинными рукавами и штанишками
- Свободное пеленание только нижней части тела
- Использование слинга или переноски для успокоения
- Создание уютной обстановки в кроватке без пеленания
Выбор альтернативы зависит от индивидуальных особенностей и предпочтений ребенка. Главное — обеспечить комфорт и безопасность малыша.